Queratocono
El queratocono es una alteración de la córnea, suele ser bilateral y originan el progresivo adelgazamiento, debilitamiento y deformación de la córnea.
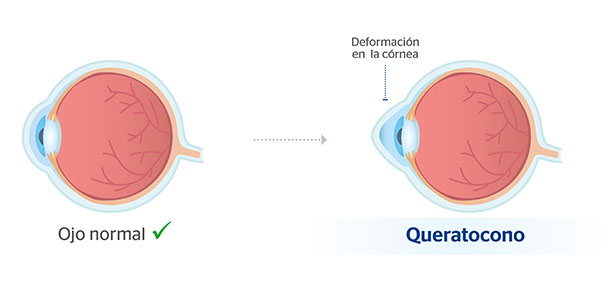
Síntomas
Visión borrosa o distorsionada
Necesidad de cambios frecuentes en la prescripción de anteojos
Aumento de la sensibilidad a la luz brillante y al resplandor
Daños progresivos y repentinos de la visión o visión nublada
¿En qué consiste el tratamiento?
El tratamiento dependerá del grado de evolución en el que se encuentre la enfermedad.
Lentes
Cuando el queratocono es incipiente y no afecta a la calidad de vida del paciente, muchas veces el médico opta exclusivamente porque el paciente lleve lentes.
Lentes de contacto rígidas o esclerales
Es una opción de tratamiento cuando el queratocono genera astigmatismo irregular que provoca mala visión aún cuando el paciente utiliza lentes.
Para ser realizada una adaptación de lente de contacto, es fundamental la evaluación por un Oftalmólogo especialista en córnea, que te brindará tu mejor alternativa de tratamiento.
Crosslinking corneal
Cuando se evidencia progresión de la enfermedad, tú oftalmólogo te ofrecerá el procedimiento de crosslinking, el cual consiste en la aplicación sobre la córnea de un colirio de vitamina B12 (riboflavina) y, posteriormente, luz ultravioleta.
Este procedimiento se realiza con el fin de evitar la progresión de la enfermedad.
Anillos intraestromales
Es una operación para el tratamiento del queratocono que se aplica para detener la progresión de la enfermedad y regularizar la córnea.
El procedimiento se realiza con la tecnología más avanzada de láser femtosegundo, lo cual brinda más seguridad durante el procedimiento.
Trasplante de córnea
Cuando se evidencia que el queratocono se encuentra en estadío avanzado, cuando el deterioro visual es irreversible y el queratocono no puede revertirse con los procedimientos antes planteados, se sugiere la cirugía de trasplante de cornea (conoce más sobre este procedimiento aquí).
Control de alergia ocular
La progresión del queratocono, en la mayoría de casos está relacionado con el frote ocular. Pacientes con antecedente de alergia, que frotan sus ojos de manera constante genera una progresión de la enfermedad.
Es por ello que el tratamiento del queratocono es integral, y es fundamental que seas evaluado por un Oftalmólogo especialista en Córnea. Muchas veces los tratamientos fracasan porque no solo basta con adaptar lentes esclerales, actualizar medida o la colocación de anillos estromales.

#Queratocono
Contamos con la mejor tecnología para el diagnostico y tratamiento del queratocono.
Reserva una cita con un oftalmólogo especialista.
Preguntas frecuentes
Existen estudios que prueban que el queratocono se suele transmitir de padres a hijos y, por eso, es común que se manifieste en pacientes jóvenes.
De hecho, en los niños el riesgo de progresión y la velocidad de empeoramiento de la enfermedad es mayor que en los adultos, ya que el aumento en la rigidez de la córnea que se produce a medida que cumplimos años dificulta que esta enfermedad evolucione. Por esta razón, los especialistas recomiendan a los familiares directos de los pacientes con queratocono que se sometan a exámenes visuales de forma periódica.
El médico oftalmólogo debe sospechar de la posible existencia de un queratocono en casos de pacientes entre 10 y 25 años en los que se ha producido un rápido aumento de la miopía y que, además, muestran un astigmatismo irregular elevado. Así es como se puede detectar el queratocono.
Cuando el queratocono es incipiente solo podrá ser diagnosticado a través de una exploración oftalmológica completa que incluya un estudio de la superficie corneal a través de una topografía y una queratometría.
Cuando está en una fase más avanzada, incluso puede ser diagnosticado a través de una exploración clínica mediante lámpara de hendidura en la que el oftalmólogo pueda observar la degeneración corneal. En estos casos, siempre se realiza una topografía y una queratometría para confirmar el diagnóstico.
La visión de la persona con queratocono va empeorando y modificándose a medida que la enfermedad va avanzando, si esta no se estabiliza. Por lo tanto, una persona con queratocono verá de una forma u otra en función del grado de afectación de su córnea.
A medida que la córnea va adoptando una forma más irregular (más cónica), el paciente pierde agudeza visual debido al desarrollo de una miopía progresiva y de un astigmatismo irregular. Esta agudeza visual permanece alterada, incluso cuando el paciente usa sus gafas o lentes de contacto. La visión poco a poco se vuelve cada vez más distorsionada y borrosa.
Adicionalmente, también pueden aparecer síntomas como fotofobia, mala visión nocturna, irritación ocular, halos o dolor, entre otros.
Sí, si el oftalmólogo lo aconseja y siempre teniendo en cuenta que el uso de gafas o lentes de contacto no va a detener la progresión del queratocono, sino que estas se utilizan exclusivamente para corregir la graduación, especialmente en pacientes que se encuentran en las primeras fases de la enfermedad.
Cuando las lentes de contacto resultan un problema para el paciente o cuando su enfermedad ha evolucionado y estas ya no son útiles, el oftalmólogo valorará otras alternativas, como el crosslinking corneal, el implante de anillos intraestromales o, en última instancia, el trasplante de córnea.
Sí, el tratamiento para el queratocono incluye el uso de medicación antialérgica para evitar la progresión de la enfermedad a causa del frote ocular. Es por eso que es fundamental que tu evaluación sea realizada por un oftalmólogo especialista que pueda brindarte tu mejor opción de tratamiento. Tu salud ocular es lo más importante.
El queratocono progresa o permanece estable: no mejora.
El queratocono es bilateral (i.e. afecta ambos ojos) en aproximadamente 97% de todos los casos. Sólo aprox. 3% de los casos es realmente unilateral. Una topografía o mapeo de la córnea por su profesional casi siempre mostrará algo de inclinación en el ojo no afectado en el momento del primer diagnóstico del queratocono, incluso cuando la visión en este ojo en este estado puede estar no afectada. Frecuentemente un ojo mostrará síntomas antes que el otro, y el grado de severidad es normalmente peor en un ojo y a menudo permanece de esta manera.